Aviso ético: Este conteúdo tem caráter educativo e não substitui consulta médica. Decisões terapêuticas devem ser individualizadas. Em caso de suspeita ou diagnóstico de metástase peritoneal, recomendo avaliação em centro especializado em malignidades da superfície peritoneal (PSM).
Introdução
Câncer de intestino com metástase peritoneal não é sinônimo automático de ausência de tratamento.
Quando o tumor colorretal se dissemina para o peritônio, o caso passa a exigir uma análise diferente daquela usada para outras metástases. Nessa situação, fatores como volume da doença, distribuição dos implantes, resposta ao tratamento sistêmico, condição clínica do paciente e possibilidade de citorredução completa ajudam a definir o melhor caminho.
Nos últimos anos, o manejo dessa condição evoluiu. Hoje, pacientes selecionados podem ser discutidos em centros especializados em oncologia da superfície peritoneal, onde a estratégia pode incluir quimioterapia sistêmica, cirurgia citorredutora e, em casos selecionados, HIPEC. Consensos recentes reforçam o encaminhamento precoce para centros de referência e mantêm a HIPEC como opção condicional após citorredução, apesar das controvérsias e da necessidade de seleção rigorosa.
No nosso entendimento, o erro mais perigoso é tratar todos os casos da mesma forma. Nem todo paciente será candidato a uma cirurgia extensa, mas muitos pacientes perdem a chance de uma avaliação adequada quando a metástase peritoneal é interpretada, desde o início, como situação exclusivamente paliativa. Por isso, a discussão com equipe experiente faz diferença.
Se você quiser entender o “básico bem feito” antes de avançar, recomendo estas leituras complementares: câncer no peritônio e carcinomatose peritoneal: visão geral.
O motivo de dedicar um post inteiro a isso é simples: quando a doença chega ao peritônio, a estratégia muda. É preciso estadiar melhor, selecionar melhor e, principalmente, evitar decisões improvisadas que podem aumentar morbidade e reduzir opções terapêuticas futuras.
Recebeu o diagnóstico de metástase peritoneal do câncer de intestino?
Uma avaliação especializada pode ajudar a entender a extensão da doença, revisar exames e discutir se existe indicação de tratamento em centro de referência.
Agendar avaliação com especialista (clique aqui)
Resumo Rápido
- Entre os sítios metastáticos, o acometimento peritoneal está associado a pior sobrevida em análises robustas sob terapia sistêmica [2].
- No conjunto ARCAD, a presença de peritônio como sítio isolado ou associado contribuiu para heterogeneidade prognóstica, com pior evolução quando comparada a metástases não peritoneais isoladas [2].
- A tomografia pode falhar na detecção de implantes pequenos; para lesões <0,5 cm, já foi descrita sensibilidade muito baixa (por exemplo, 11%) [3].
- O estudo holandês de Verwaal (2003) marcou a virada histórica com cirurgia citorreduutora (CRS) + HIPEC, elevando a sobrevida mediana em comparação ao tratamento padrão da época [4].
- O PRODIGE 7 mostrou que a HIPEC com oxaliplatina de curta duração não acrescentou benefício em sobrevida global, reforçando que a CRS bem feita é o alicerce da estratégia curativa em casos selecionados [5].
- O consenso PSOGI para câncer de intestino com metástase peritoneal recomenda fortemente contra oxaliplatina alta dose/curto tempo e mantém preferência pelo protocolo Dutch com mitomicina C em cenários selecionados [6].
Câncer de intestino e o risco de metástase peritoneal
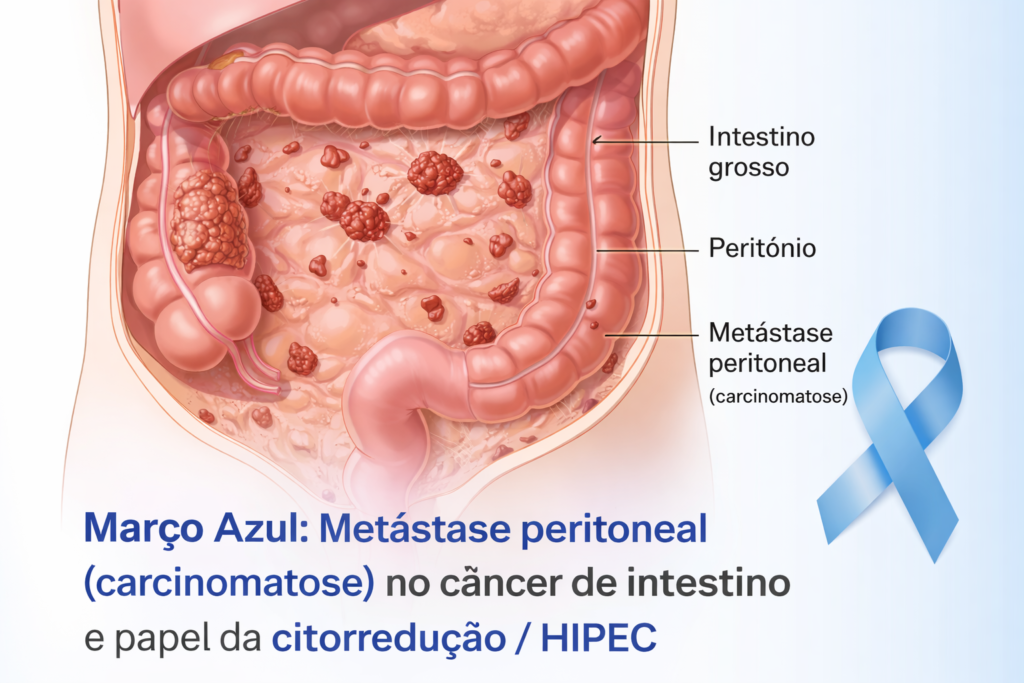
A metástase peritoneal ocorre quando células tumorais se implantam no peritônio e passam a crescer como nódulos ou placas sobre as superfícies abdominais. Esse padrão de doença tem particularidades biológicas e clínicas próprias, diferentes de outras metástases [1]. Na prática, isso significa que “ser metastático” não é uma categoria única: o local da metástase muda prognóstico, resposta e possibilidades terapêuticas.
Se você quiser aprofundar o panorama geral do tema, veja também: carcinomatose peritoneal.
Por que a metástase peritoneal tem pior prognóstico?
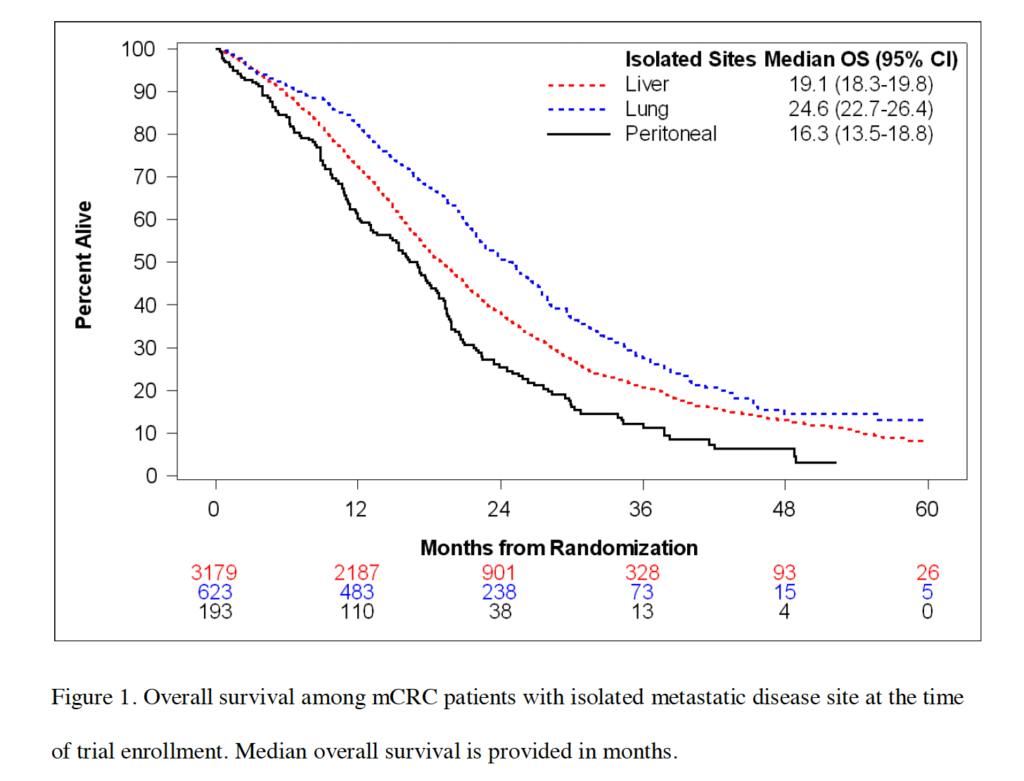
Em análise de dados individuais do ARCAD (ensaios randomizados com tratamento sistêmico), pacientes com metástases não peritoneais isoladas tiveram sobrevida melhor do que aqueles com metástase peritoneal isolada (HR ajustado 0,75) [2]. Em síntese com foco em metástase isolada no peritônio, a sobrevida mediana relatada foi de 16,8 meses sob terapia sistêmica [3].
Uma explicação clínica discutida é que a doença peritoneal pode ser menos responsiva ao tratamento sistêmico por características locorregionais e por desafios relacionados ao estadiamento e à carga tumoral “oculta” [1][4]. Por isso, quando falamos de peritônio, a pergunta crítica não é apenas “qual quimioterapia?”, mas “qual estratégia completa?”, incluindo seleção e cirurgia quando apropriado.
Se você quer uma leitura direcionada para expectativas de prognóstico, veja: carcinomatose peritoneal: tempo de vida.
Desafios do diagnóstico radiológico e do estadiamento adequado
Metástase peritoneal é difícil de enxergar cedo. A performance da tomografia cai drasticamente para implantes pequenos; para lesões menores que 0,5 cm, já foi descrita sensibilidade tão baixa quanto 11% [4]. Isso ajuda a explicar um cenário comum: a imagem sugere doença limitada, mas a avaliação intraoperatória revela carga tumoral maior.
A implicação prática é direta: quando existe suspeita clínica/biológica de metástase peritoneal, o estadiamento deve ser conduzido com alto rigor e, muitas vezes, com apoio de equipe experiente em PSM, porque subestadiar a doença muda completamente a indicação, o risco e a proposta terapêutica [1][4].
Aqui entra um conceito-chave: a quantidade de doença faz diferença. Se você quer entender por que o volume peritoneal muda o plano terapêutico, recomendo esta leitura: entenda o que é o PCI e por que ele muda tudo.
Linha histórica: do paliativo à CRS + HIPEC
Por muitos anos, metástase peritoneal no câncer de intestino foi tratada quase exclusivamente como cenário paliativo. O estudo randomizado de Verwaal (2003) foi um marco porque comparou tratamento padrão da época com CRS + HIPEC e demonstrou melhora de sobrevida mediana no braço cirúrgico, consolidando a possibilidade de benefício com abordagem locorregional em pacientes selecionados [5]. Esse trabalho também reforçou um princípio que permanece atual: o resultado depende de seleção e da capacidade de realizar citorredução completa.
Se você quiser entender a estratégia cirúrgica de forma prática, com linguagem clara, leia: citorredução e HIPEC.
O que a era PRODIGE 7 ensinou de verdade
O PRODIGE 7 avaliou a adição de HIPEC com oxaliplatina de curta duração à CRS e demonstrou ausência de benefício em sobrevida global com essa estratégia de HIPEC [5]. Ao mesmo tempo, o estudo reforçou uma mensagem de alto valor prático: quando a CRS é feita com qualidade e seleção adequada, os resultados podem ser expressivos, e a cirurgia deve ser o “pilar” da estratégia com intenção curativa [5].
A leitura moderna do PRODIGE 7 não é “HIPEC nunca”, e sim: “a CRS bem feita é indispensável; HIPEC não é uma entidade única; e o regime importa”. Essa interpretação se alinha de forma consistente com o caminho adotado por consensos recentes.
HIPEC hoje: o que os consensos internacionais estão dizendo
O consenso PSOGI específico para metástase peritoneal do câncer de intestino posiciona-se de forma clara: recomendação forte contra oxaliplatina em alta dose/curto tempo e preferência pelo protocolo Dutch com mitomicina C em cenários selecionados, mantendo HIPEC como possibilidade condicional após CRS em pacientes selecionados [7]. Em outras palavras, a discussão deixou de ser “HIPEC sim/não” e passou a ser “qual HIPEC, para quem e em qual centro, com qual risco esperado”.
Para quem quer entender o racional cirúrgico e as bases do procedimento, retomo aqui um link importante: citorredução e HIPEC.
Seleção do paciente: PSDSS como ferramenta prática
A seleção é o ponto que mais determina benefício real. O PSDSS (Peritoneal Surface Disease Severity Score) foi avaliado em uma grande coorte multi-institucional e demonstrou capacidade de estratificar pacientes com prognósticos significativamente diferentes antes da cirurgia, usando variáveis clínicas e de extensão da doença [7]. Na prática, o PSDSS ajuda a estruturar a conversa risco/benefício e a reduzir indicações impulsivas, especialmente quando o estadiamento por imagem é incerto.
Nem toda metástase peritoneal do câncer colorretal é tratada da mesma forma.
A decisão depende da origem do tumor, do volume da doença, do PCI, da resposta ao tratamento sistêmico e da possibilidade de citorredução completa.
Fale com nossa equipe e agende uma avaliaçao especializada! (clique aqui)
Experiência do centro e morbidade esperada: o determinante “silencioso”
CRS (com ou sem HIPEC) é uma cirurgia complexa. A variável que mais muda o jogo, muitas vezes, é a experiência do centro: seleção adequada, padronização, equipe multidisciplinar e cuidado perioperatório estruturado. É por isso que a recomendação convergente é encaminhar precocemente para centro especializado em PSM, onde é possível alinhar indicação, risco e expectativa com mais precisão [7].
E existe outro ponto pouco discutido fora dos centros especializados: o risco cirúrgico pode ser reduzido quando o paciente é preparado corretamente. Se você quer uma leitura objetiva sobre isso, recomendo: o que fazer para diminuir o risco de complicação de um procedimento cirúrgico.
HIPEC ainda tem papel no câncer colorretal com metástase peritoneal?
Sim, em pacientes selecionados, a HIPEC continua tendo papel dentro de uma estratégia multimodal. O tema é controverso e exige honestidade intelectual. O estudo PRODIGE 7 reduziu o entusiasmo com esquemas de oxaliplatina de curta duração, mas isso não significou o abandono completo da HIPEC. Ao contrário, o consenso internacional PSOGI/RENAPE concluiu que, apesar desses resultados, a HIPEC pode ser condicionalmente recomendada após cirurgia citorredutora em pacientes com metástase peritoneal colorretal, com preferência por protocolos baseados em mitomicina C, especialmente o protocolo holandês.
Na prática, isso significa que a pergunta correta não é “HIPEC serve para todo mundo?”. A pergunta correta é: este paciente, neste momento da doença, com esta distribuição peritoneal e esta possibilidade de citorredução, deve ser discutido em um centro especializado? Em muitos casos, a resposta é sim.
Quem deve procurar avaliação especializada?
A avaliação em centro especializado deve ser considerada quando há suspeita ou confirmação de metástase peritoneal de origem colorretal, especialmente nos seguintes contextos:
- nódulos ou implantes peritoneais em tomografia, ressonância ou PET-CT;
- ascite sem outra explicação clara em paciente com câncer colorretal;
- recidiva abdominal após cirurgia prévia;
- tumor mucinoso, perfurado ou com sinais de maior risco de disseminação peritoneal;
- dúvida sobre possibilidade de cirurgia, HIPEC ou outra estratégia locorregional.
Consensos recentes reforçam o encaminhamento precoce para centro de superfície peritoneal tanto nos cenários síncronos quanto metacrônicos
Checklist prático
Para médicos
- Reconhecer que peritônio muda prognóstico e não deve ser tratado como “metástase genérica” [2].
- Considerar que a tomografia pode falhar para doença pequena e subestadiar a real carga tumoral [3].
- Estruturar estadiamento e discussão multidisciplinar antes de decisões definitivas.
- Priorizar objetivo de citorredução completa quando houver proposta curativa, em paciente selecionado [4][5].
- Interpretar o PRODIGE 7 corretamente: CRS é pilar; HIPEC depende de regime e contexto [5].
- Alinhar estratégia ao consenso contemporâneo (evitar oxaliplatina curta e considerar MMC Dutch quando aplicável) [6].
- Usar ferramentas como PSDSS para apoiar seleção e comunicação prognóstica [7].
- Encaminhar cedo para centro especializado em PSM [6].
Para pacientes e famílias
- Entender que metástase peritoneal exige avaliação estratégica, idealmente em centro especializado [6].
- Saber que exames de imagem podem subestimar doença peritoneal pequena [3].
- Perguntar qual é a intenção do tratamento e se existe chance real de abordagem locorregional.
- Discutir riscos e benefícios com equipe que realiza CRS rotineiramente.
- Buscar segunda opinião especializada quando a proposta parecer genérica ou quando houver dúvidas sobre estadiamento e elegibilidade.
Se você busca uma segunda opinião sobre câncer de intestino com acometimento do peritônio, nossa equipe pode revisar o caso e discutir possibilidades terapêuticas de forma individualizada.
Agende sua avaliação com especialista! (clique aqui)
Perguntas frequentes:
É a disseminação do câncer de intestino para o peritônio, formando implantes tumorais na cavidade abdominal. Ela tem padrões próprios de diagnóstico e evolução e pode exigir estratégia específica [1].
Na prática clínica, os termos são frequentemente usados como sinônimos para descrever implantes tumorais no peritônio.
Análises com dados individuais mostram que pacientes com metástases não peritoneais isoladas evoluem melhor do que aqueles com metástase peritoneal isolada, e que o envolvimento peritoneal gera heterogeneidade prognóstica importante no câncer metastático [2].
Os sintomas podem ser inespecíficos: distensão abdominal, desconforto/dor, alteração do hábito intestinal, perda de apetite, perda de peso e, em casos avançados, ascite e obstrução. Muitos casos dependem de estadiamento adequado porque podem ser pouco sintomáticos no início [1].
A detecção varia com tamanho e localização. Para implantes pequenos, a tomografia pode falhar; já foi descrita sensibilidade muito baixa em lesões <0,5 cm [3]. Isso justifica estadiamento estruturado e, em alguns casos, avaliação invasiva para definir ressecabilidade.
O estadiamento busca estimar a extensão real da doença peritoneal e orientar elegibilidade para cirurgia. Como a imagem pode subestimar implantes pequenos, centros especializados costumam integrar imagem, critérios clínicos e, quando necessário, avaliação direta por laparoscopia/exploração [1][3].
Quando há possibilidade real de remover toda a doença macroscópica com segurança e o balanço risco/benefício é favorável em paciente selecionado. A CRS é o alicerce da estratégia curativa em casos selecionados, reforçado por evidências históricas e contemporâneas [4][5].
HIPEC é quimioterapia aquecida aplicada no abdome durante a cirurgia. O benefício e o risco dependem de regime, dose, tempo e contexto. A discussão atual não é “HIPEC sim/não”, e sim “qual HIPEC, para quem e em qual centro” [5][6].
Não. Ele mostrou ausência de benefício para a HIPEC com oxaliplatina de curta duração naquele desenho específico e reforçou o papel central da CRS de alta qualidade [5]. A partir daí, consensos passaram a orientar regimes e contextos com maior precisão [6].
O consenso PSOGI recomenda fortemente contra oxaliplatina alta dose/curto tempo e mantém o protocolo Dutch com mitomicina C como opção preferida em muitos cenários, com recomendação condicional após CRS em pacientes selecionados [6].
Priorize centros com experiência em PSM, equipe multidisciplinar, volume e capacidade de oferecer estadiamento adequado, CRS com segurança e decisão alinhada a consensos atuais. Em metástase peritoneal, experiência do centro costuma ser um dos fatores que mais impacta risco e resultado [6].
Conclusão
Metástase peritoneal no câncer de intestino é um cenário desafiador: pior prognóstico sob terapia sistêmica, maior risco de subestadiamento por imagem e decisões que exigem precisão [2][4]. A oncologia do peritônio evoluiu: Verwaal marcou a virada histórica com CRS + HIPEC [5], e o PRODIGE 7 reposicionou a discussão para o essencial — citorredução de alta qualidade, seleção rigorosa e escolha criteriosa do papel da HIPEC, de acordo com evidências e consenso [6][7].
Se você ou alguém próximo enfrenta esse diagnóstico e quer organizar a estratégia com segurança, existe um próximo passo simples.
Para avaliação especializada e orientação de estadiamento/estratégia terapêutica, você pode entrar em contato diretamente:
Agendar avaliação com especialista! (clique aqui)
Referências Bibliográficas
[1] Cortés-Guiral D, Hubner M, Alyami M, et al. Primary and metastatic peritoneal surface malignancies. Nat Rev Dis Primers. 2021;7(1):91. doi: https://doi.org/10.1038/s41572-021-00326-6
[2] Franko J, Shi Q, Goldman CD, et al. Prognosis of patients with peritoneal metastatic colorectal cancer given systemic therapy: an analysis of individual patient data from prospective randomised trials from the ARCAD database. Lancet Oncol. 2016;17(12):1709-1719. doi: https://doi.org/10.1016/S1470-2045(16)30500-9
[3] Sugarbaker PH. Preoperative Assessment of Cancer Patients with Peritoneal Metastases for Complete Cytoreduction. Indian J Surg Oncol. 2016;7(2):130-136. doi: https://doi.org/10.1007/s13193-016-0518-0
[4] Verwaal VJ, van Ruth S, de Bree E, et al. Randomized trial of cytoreduction and hyperthermic intraperitoneal chemotherapy versus systemic chemotherapy and palliative surgery in patients with peritoneal carcinomatosis of colorectal cancer. J Clin Oncol. 2003;21(20):3737-3743. doi: https://doi.org/10.1200/JCO.2003.04.187
[5] Quénet F, Elias D, Roca L, et al. Cytoreductive surgery plus hyperthermic intraperitoneal chemotherapy versus cytoreductive surgery alone for colorectal peritoneal metastases (PRODIGE 7): a multicentre, randomised, open-label, phase 3 trial. Lancet Oncol. 2021;22(2):256-266. doi: https://doi.org/10.1016/S1470-2045(20)30599-4
[6] Hübner M, et al. 2022 Peritoneal Surface Oncology Group International Consensus on HIPEC Regimens for Peritoneal Malignancies: Colorectal Cancer. Ann Surg Oncol. 2024. doi: https://doi.org/10.1245/s10434-023-14368-5
[7] Esquivel J, Lowy AM, Markman M, et al. The American Society of Peritoneal Surface Malignancies (ASPSM) Multiinstitution Evaluation of the Peritoneal Surface Disease Severity Score (PSDSS) in 1,013 Patients with Colorectal Cancer with Peritoneal Carcinomatosis. Ann Surg Oncol. 2014;21(13):4195-4201. doi: https://doi.org/10.1245/s10434-014-3798-z